经阴道彩超对剖宫产瘢痕妊娠的诊断价值
【】2015-07-20 点击次数 次
曾雪玲 唐 莉: 茂名市妇幼保健院 广东茂名 525000
经阴道彩超对剖宫产瘢痕妊娠的诊断价值
曾雪玲 唐 莉
DIAGNOSTIC VALUE OF TRANSVAGINAL COLOR DOPPLER ULTRASOUND IN CESAREAN SCAR PREGNANCY
ZENG Xueling, TANG Li
【摘 要】 目的 探讨经阴道彩色多普勒超声在诊断剖宫产瘢痕妊娠中的诊断价值。方法 收集住院的确诊为剖宫产瘢痕妊娠的病例31例,回顾性分析其声像图特点,并在超声动态监测疗效。结果 在本组病例中,首诊误诊3例,诊断符合率90.2%,根据声像图特点按回声不同分为孕囊型(22例)及包块型(9例),而按照妊娠物的生长方式不同又分为内生型(25例)和外生型(6例),其中20例孕囊型均在超声引导下孕囊内注射甲氨蝶呤,动态观察孕囊缩小血流减少后在超声引导下实施清宫术。结论 经阴道超声能对剖宫产瘢痕妊娠作出正确诊断,其分型能为临床选择治疗方案提供依据,并能评估治疗效果。
【关键词】 经经阴道超声,剖宫产,瘢痕妊娠
【Abstract】 Objective To investigate the value of transvaginal color doppler ultrasound in the diagnosis ofcesarean scar pregnancy diagnosis.Methods Collected in our hospital confirmed for cesarean scar pregnancy 31 cases, A retrospective analysis of the ultrasonographic characteristics, and in dynamic ultrasonic monitoring efficacy.Results In this group of patients, 3 cases of misdiagnosis , Diagnosis coincidence rate 90.2%, According to the features of sonographic by echo is divided into differentgestational sac type (22 cases) and mass (9 cases) , According to the growth pattern of gravid different and divided into endogenous type (25 cases) and exogenous (6 cases), mong the 20 cases of gestational sac type were lower in gestational sac inultrasound guided injection of methotrexate, Dynamic observation of the gestational sac reduced blood flow decreased afterultrasound guided curettage.Conclusion ransvaginal ultrasound can make correct diagnosis of cesarean scar pregnancy, The type can provide the basis for the choice of clinical therapy, And to evaluate the efficacy of treatment.
【Key words】 TTransvaginal ultrasound, Cesarean section, Scar pregnancy
【Author′s address】 Maternal and Children Hospital,Maoming,Guangdong Province,525000,PRC
doi:10.3969/j.issn.1671-332X.2015.02.029
剖宫产瘢痕妊娠(Caesarean Scar Pregnancy,CSP)是一种特殊类型的少见而危险的异位妊娠,发生于子宫体腔以外子宫峡部,发生率约1:1800~1:2216[1]。近几年来,随着剖宫产率的增加、经阴道彩超的普及应用以及医务人员对该病的认识提高,CSP的发生率有逐渐升高趋势。由于子宫峡部肌层薄弱,并且因有手术瘢痕,其收缩力较差,如果不能正确诊断和及时治疗,或因误诊宫内妊娠、宫颈妊娠、不全流产等,盲目行吸宫术可引发难以控制的大出血,严重者需要切除子宫来挽救生命,后果严重。本文回顾性分析了我院住院治疗且证实为剖宫产瘢痕妊娠的患者资料共31例,治疗前均在本院经阴道超声检查,保守治疗者治疗过程中经阴道超声评估疗效,探讨CSP经阴道彩超检查的声像特点,总结其在诊断及疗效评估中的作用。
1 资料与方法
1.1 研究对象
31例均为在我院妇科2010年1月~2014年6月住院患者,年龄23~38岁,平均(31±4)岁;停经5~12周;7例有剖宫产2次,24例有剖宫产1次;本次妊娠距上次剖宫产时间8个月~7年。17例有阴道流血史,其中1例为外院行人流术后流血多到本院门诊阴超检查误诊为组织残留入院,另2例均误诊为宫内妊娠人流术后流血多入院。其它病例均为经阴道彩超首诊为剖宫产瘢痕妊娠入院,全部病例经超声引导下孕囊内甲氨蝶呤注药保守治疗或手术治疗证实。
1.2 仪器
用Philips HD11,Philips HD15,Philips IU22型彩色超声诊断仪,阴道探头频率5~7.5 MHz。
1.3 方法
嘱患者排空膀胱后取截石位,避孕套内放少量耦合剂套入探头,常规观察子宫、附件及盆腔情况,发现妊娠组织后,重点观察妊娠物的位置、大小、血供情况,判断妊娠物与子宫腔及宫颈关系,测量妊娠物大小,局部放大显示孕囊与膀胱壁之间子宫前壁瘢痕肌层是否存在,如果存在测量厚度,显示彩色多普勒血流频谱,记录血流速度PSV和阻力指数RI,并留图标记。
2 结果
31例CSP首诊误诊3例,总诊断符合率为90.2%。在内生型误诊的3例中,其中2例孕囊型CSP误诊为宫内妊娠;1例包块型CSP为外院人流术后阴道流血不止到本院经阴道彩超首诊误诊为组织残留。其余首诊为孕囊型CSP均经腹部超声引导下孕囊内甲氨蝶呤注药及口服米非司酮治疗,动态观察孕囊缩小血供减少后在超声引导下清宫;包块型均口服米非司酮治疗,待血HCG明显降低、血供明显减少后在超声引导下清宫。所有患者治疗后均至少进行过一次经阴道超声检查随访。见表1。
表1 CSP分型及例数
分型 |
按回声类型 |
按生长方式 |
|
|
孕囊型 |
包块型 |
内生型 |
外生型 |
|
符合例数 |
20 |
8 |
22 |
6 |
|
误诊例数 |
2 |
1 |
3 |
0 |
|
总数 |
22 |
9 |
25 |
6 |
|
符合率 |
90.9% |
88.9% |
88% |
100% |
31例CSP病例中,根据回声表现及生长方式,其经阴道超声检查声像图有如下特点:①内生孕囊型(20例):孕囊着床于子宫前壁下段瘢痕处,向宫腔内生长,胚胎存活或停止发育,子宫前壁瘢痕处厚度约1.8~6.0 mm,子宫表面平整,子宫前壁下段无隆起,彩色血流信号显示孕囊周围见低阻滋养血流信号(见图1)。②内生包块型(8例),于宫腔下段近前壁瘢痕处见囊实性或实性混合回声包块,包块与子宫肌层分界尚清或欠清,包块位于宫腔下段内,未见向子宫表面突出,子宫前壁下段无隆起,包块内及与子宫前壁肌层间见低阻血流信号(见图2)。③外生型(6例),包括外生孕囊型及外生包块型,与前两者的区别主要是妊娠组织陷于瘢痕切口内,子宫前壁下段膨隆,向膀胱突出,妊娠组织与子宫前壁肌层分界不清,子宫前壁肌层明显变薄甚至消失(见图3~图4)。
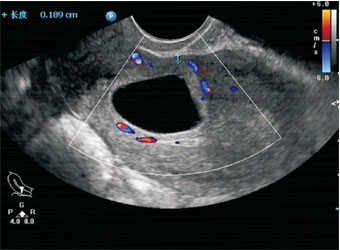
图1 内生孕囊型 示孕囊位于宫腔下段,前壁肌层厚约1.9 mm
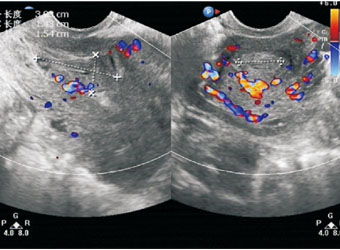
图2 内生包块型 示包块见丰富血流信号,包块大小约30 mm×15 mm×14 mm

图3 外生孕囊型,示孕囊向外突出,子宫前壁瘢痕处肌层组织消失
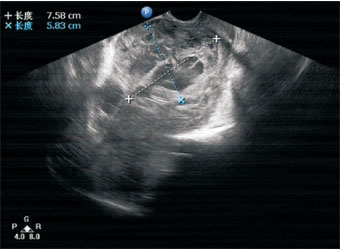
图4 外生包块型,示子宫前壁下段明显膨大,包块与子宫前壁肌层分界不清
3 讨论
3.1 CSP概述及发生机制
CSP是一种少见的特殊类型异位妊娠,发生于子宫下段峡部,指受精卵、滋养叶细胞种植于剖宫产后子宫下段瘢痕处的异位妊娠,为子宫峡部妊娠中的一种,而剖宫产又是子宫峡部妊娠的重要因素之一,据2011年世界卫生组织的调差报告,全中国剖宫产率已达46.5%[2],随之而来的术后并发症CSP也在逐年上升。CSP的发生机制尚未明确,1965年McGowan[3]提出子宫瘢痕妊娠是由于剖宫产术造成内膜至肌层通道的孕囊种植机理。现大多数学者认为剖宫产瘢痕本身具有的解剖缺陷为重要因素。因剖宫产手术造成子宫下段内膜基底层损伤及肌层连续性中断,术后切口愈合不良,使瘢痕处形成裂隙与宫腔相通,当受精卵运行过快或发育迟缓,在通过宫腔时未具种植能力,当抵达瘢痕处时通过微小裂孔进入肌层种植于子宫前壁瘢痕处[3]。绒毛与子宫肌层粘连植入甚至穿透子宫肌层。其早期妊娠可无任何不适表现,仅在常规早孕检查中首次发现,在本组研究中占14例;或仅有阴道流血症状,在本组研究中占17例。但一旦出现严重并发症如瘢痕处破裂大出血,后果不堪设想,甚至危及生命。所以早期正确诊断能避免临床盲目的宫腔操作,从而避免严重并发症的发生。
3.2 CSP分型及声像特点
根据生长方式的不同,CSP可分为外生型及内生型,而根据回声特点的不同,CSP又分为孕囊型及包块型。对于典型的CSP,经阴道超声诊断并不困难,其主要超声声像特点是:①宫腔内及宫颈管内无孕囊;②妊娠囊或混合性包块位于子宫峡部前壁;③膀胱壁和妊娠囊之间缺少正常肌层,或肌层薄弱且血流丰富[4]。本组研究中,外生型均有以上特点,并且因为孕囊向外生长,子宫前壁下段膨大形态失常,这种外形的改变能引起检查者的高度重视,本组病例6例外生型均能在首次作出正确的诊断。但对于内生型超声声像表现与文献报道的有所不同,诊断较为困难,首先因为孕囊或包块向宫腔内生长,没有子宫形态的改变,检查者没能在第一时间往这方面考虑;其次若孕囊大部分在宫腔,少部分位于前壁瘢痕处且未陷入瘢痕,因认识不足而忽视了对瘢痕部位的观察。内生包块型常常是因为不全流产或内生孕囊型清宫术后残留组织继续生长形成,如果对于此类CSP认识不够,是比较容易漏诊的[5]。
3.3 经阴道超声检查对CSP的诊断优势
经阴道超声较传统的腹部超声对CSP的诊断率明显提高。本组研究的31例病例中,均为首诊经阴道超声检查或首诊经腹部检查难以确诊而改为经阴道检查的。与经腹部超声检查相比较,其具有以下优势:首先膀胱不需要充盈,大大缩短就诊时间。其次经阴道超声更接近宫腔下段,不受腹部脂肪层较厚所致的衰减影响,同时避免了肠道气体的干扰,能清晰显示宫腔下段及宫颈。并且阴道探头频率较腹部探头频率高,分辨率更高,能清楚显示妊娠物侵入子宫瘢痕的深度,可以准确测量瘢痕部位肌层的厚度,对血流的显示也优于经腹部超声。另据文献报道,MRI因其分辨率高,能显示妊娠囊着床于子宫前壁,外无完整子宫肌层或子宫内膜覆盖[6]。但是因为MRI检查费用昂贵且不能动态实时观察而限制了其发展。
3.4 CSP误、漏诊分析
虽然经阴道超声对CSP有较高的诊断率,但仍有一定的漏诊、误诊。要与宫内妊娠、宫颈妊娠、不全流产、难免流产、滋养细胞疾病等相鉴别。本组病例有2例首诊误诊为宫内妊娠,1例误诊为组织残留。回顾分析2例误诊为宫内妊娠的病例,均为内生孕囊型,1例胚胎已经停止发育,关注点在于胚胎是否停止发育,局部放大图像观察孕囊内胚芽情况,忽略了对前壁下段的观察,对瘢痕妊娠的警惕性不够,并且胚胎停止发育后,周围血供不丰富。另1例胚胎存活,但孕囊较大,妊娠超过8周,孕囊主体在宫腔,离原发着床部位远而未能往瘢痕处妊娠方面考虑。CSP另一个重要鉴别诊断是宫颈妊娠,其声像特点是宫颈膨大,妊娠物位于宫颈管内,不越宫内口,宫颈内口闭合,而瘢痕妊娠的妊娠物均位于内口以上。包块型CSP要与组织残留及滋养细胞疾病鉴别,本组病例中有1例误诊为组织残留,只要患者有剖宫产史,人流术后发现残留物位于子宫前壁下段近瘢痕处,都应高度警惕瘢痕妊娠。与滋养细胞疾病的鉴别,结合HCG的异常升高及卵巢的黄素囊肿有助于鉴别。
CSP的早期诊断很重要,其治疗关键决定于早期明确诊断后尽早处理[7]。对于确诊的CSP,治疗方案依据超声分型不同采取个体化原则,可有局部或全身药物治疗、子宫动脉栓塞、腹腔镜治疗以及开腹手术治疗[8]。本组病例中20例孕囊型均在超声引导下孕囊内注药,待血供明显减少后在超声引导下清宫,均取得较好疗效,避免了盲目清宫引起的大出血。综上所述,经阴道超声对剖宫产瘢痕妊娠可作出正确诊断,其分型能为临床选择治疗方案提供依据,并能评估治疗效果。
参考文献
[1] Rotas MA, Haberman S,Levgur M.Cesarean scar ectopic pregnancics:etiology,diagnosis,and management[J].Obstetrics &Gynecology,2006,107:1373-1383.
[2] 陈沛明,刘 芳,罗艳华.剖腹产瘢痕部位妊娠23例临床研究[J].现代医院,2014,14(4):23.
[3] McGowan L.Intramural pregnancy[J].JAMA,1965,92:141.
[4] 谢 幸,苟文丽.妇产科学[M].北京:人民卫生出版社,2013:58.
[5] 袁 岩,戴 晴,蔡 胜,等.超声对剖宫产瘢痕妊娠的诊断价值[J].中华超声影像学杂志,2010,19(4):323.
[6] 张国美,糜若然.剖宫产瘢痕妊娠临床分析[J].河北医药,2010,32(20):2840.
[7] 李彩霞.剖宫产术后子宫疤痕妊娠的临床疗效评价[J].现代医院,2012,12(4):48.
[8] 邓立强,蒋幼华.超声对剖宫产术后子宫瘢痕妊娠的诊断价值[J].四川医学,2011,32(1):122.
版权与免责声明:
① 本网版权均属于现代医院杂志社,转载、摘编应在授权范围内使用,应注明"来源出处:《现代医院》杂志社"。违者本网将追究相关法律责任。
② 如有疑问和问题请联系现代医院杂志社服务热线:020-83310901 83310902



